Что такое васкулит и его общие проявления
Васкулит – это воспалительное заболевание, которое затрагивает стенки кровеносных сосудов, включая артерии, вены и капилляры. В результате воспаления стенки сосудов могут повреждаться, что может привести к образованию сгустков крови, закупорке сосуда или его разрыву. Поскольку кровеносные сосуды проникают во все части тела, васкулит может затрагивать любой орган или систему органов.
Общие проявления васкулита могут включать:
- Усталость и общее недомогание.
- Повышенная температура тела.
- Боли в мышцах и суставах.
- Недостаточность кровообращения, вызывающая болезненные ощущения, особенно при ходьбе.
- Потеря веса без очевидных причин.
- Геморрагическая сыпь на коже, особенно на ногах.
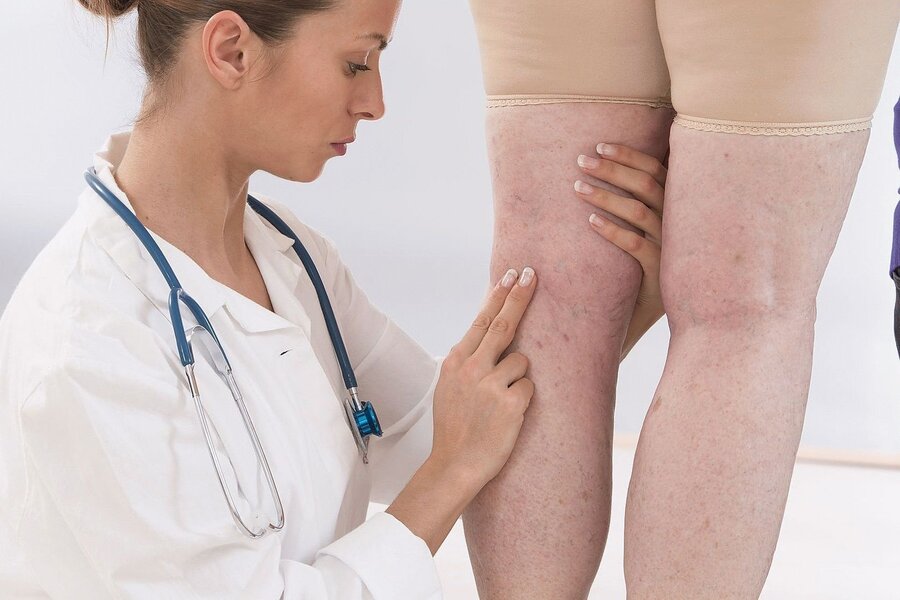
Одним из наиболее характерных проявлений васкулита является геморрагическая сыпь. Это красные или фиолетовые пятна на коже, которые обычно не бледнеют при нажатии. Они могут быть разной формы и размера и обычно не вызывают зуда. Геморрагическая сыпь часто появляется на ногах, но может распространяться и на другие части тела.
У детей геморрагическая сыпь может проявляться несколько иначе, чем у взрослых, и может быть связана с другими симптомами, такими как животные боли или боли в суставах. Геморрагические пятна на коже у детей могут быть более выразительными, и их следует тщательно обследовать врачом для установления правильного диагноза.
Геморрагическая сыпь: основные характеристики и причины
Геморрагическая сыпь, также известная как петехиальная или пурпурная сыпь, характеризуется множеством красных или фиолетовых пятен на коже, вызванных выходом крови из поврежденных капилляров. Эти пятна называются петехиями или пурпурой в зависимости от их размера. Главное отличие геморрагической сыпи от других сыпей заключается в том, что ее элементы не бледнеют при нажатии.
Основные характеристики геморрагической сыпи:
- Петехии: мелкие красные или фиолетовые пятнышки, обычно меньше 2 мм в диаметре.
- Пурпура: пятна размером от 2 мм до 1 см, которые могут сливаться, образуя более крупные участки.
- Экхимозы: пятна, превышающие 1 см в диаметре, которые обычно ассоциируются с синяками.
Причины появления геморрагической сыпи могут быть различными, но наиболее часто они связаны с:
- Системными васкулитами: воспалительные заболевания сосудов, такие как болезнь Кавасаки или микроскопический полиангиит.
- Тромбоцитопенией: снижением уровня тромбоцитов в крови, что может быть вызвано различными причинами, включая лекарственные реакции, вирусные инфекции или заболевания костного мозга.
- Заболеваниями свертываемости крови: такими как гемофилия или болезнь фон Виллебранда.
- Инфекциями: некоторые вирусные, бактериальные или грибковые инфекции могут вызвать геморрагическую сыпь как один из симптомов.
Точная причина геморрагической сыпи зависит от конкретного заболевания или состояния и требует комплексного диагностического подхода.
Васкулит на ногах: признаки и симптомы
Васкулит на ногах часто является основой заболевания, которое затрагивает мелкие или средние кровеносные сосуды нижних конечностей. В результате воспаления и последующего повреждения стенок сосудов могут возникать характерные симптомы и признаки, варьирующиеся по степени тяжести.
Наиболее распространенные признаки и симптомы васкулита на ногах включают:
- Кожные проявления: наличие пурпурной или геморрагической сыпи, в особенности на икрах и стопах. В некоторых случаях может развиваться ульцерация или некроз кожи.
- Болезненность: боль в ногах может возникать из-за воспаления кровеносных сосудов или из-за недостаточности кровообращения.
- Отек: в некоторых случаях может наблюдаться отек на задней поверхности стопы или вокруг голеностопного сустава.
- Ощущение холода или покалывание: связано с нарушением кровообращения в тканях нижних конечностей.
- Синева или побледнение кожи: может быть вызвано снижением кровотока к тканям или образованием микротромбов в капиллярах.
- Ухудшение чувствительности: у пациентов могут быть нарушения тактильной или болевой чувствительности на ногах.
Важно понимать, что васкулит на ногах может быть лишь частью системного заболевания, которое может затрагивать другие органы и системы органов. Поэтому, при первых признаках васкулита, необходимо обратиться к специалисту для комплексного обследования и установления точного диагноза.
Геморрагическая сыпь у детей: отличия и особенности
Геморрагическая сыпь у детей, хотя и может иметь многие схожие характеристики с проявлениями у взрослых, часто имеет свои специфические особенности и может быть связана с определенными состояниями или заболеваниями, чаще встречающимися в детском возрасте.
Основные отличия и особенности геморрагической сыпи у детей:
- Причины: одной из наиболее частых причин геморрагической сыпи у детей является болезнь Шёнлейна-Геноха, васкулит малых сосудов, который чаще всего встречается у детей в возрасте 4-10 лет.
- Локализация: у детей сыпь чаще всего локализуется на ягодицах, ногах и локтевых сгибах.
- Сопутствующие симптомы: кроме кожных проявлений, дети могут жаловаться на боли в животе, нарушения мочеиспускания или артралгию.
- Динамика: геморрагическая сыпь у детей может иметь волнующий характер, повторяясь через определенные интервалы времени.
- Реакция на лечение: дети могут быстрее реагировать на терапию, и вероятность полного выздоровления часто выше, чем у взрослых.
Особенно важно при появлении геморрагической сыпи у ребенка как можно быстрее обратиться к педиатру или детскому дерматологу. Правильная и своевременная диагностика позволит начать адекватное лечение и избежать возможных осложнений.
Геморрагические пятна на ногах: причины и лечение
Геморрагические пятна на ногах представляют собой высыпания крови под кожу из-за разрушения или повреждения капилляров. Эти пятна могут варьироваться по размеру, форме и цвету, но обычно имеют пурпурный или красноватый оттенок.
Основные причины появления геморрагических пятен на ногах:
- Травмы: ушибы, ссадины или иные повреждения могут вызвать местное кровоизлияние под кожей.
- Сосудистые нарушения: заболевания, такие как варикозное расширение вен или тромбоцитопения, могут способствовать образованию геморрагических пятен.
- Инфекции: некоторые вирусные и бактериальные инфекции могут вызывать появление геморрагических пятен как часть системного воспалительного ответа.
- Лекарственные препараты: некоторые медикаменты могут привести к разреженности или повышенной проницаемости капилляров, что способствует образованию пятен.
Подходы к лечению геморрагических пятен зависят от их причины:
- Травмы: обычно не требуют специфического лечения, пятна исчезают самостоятельно по мере рассасывания крови. Рекомендуется избегать дополнительных травм в этой области.
- Сосудистые нарушения: могут потребовать консультации с флебологом или ангиохирургом для оценки состояния сосудов и определения стратегии лечения.
- Инфекции: лечение будет зависеть от типа инфекции и может включать в себя антибиотики, антивирусные или другие противоинфекционные препараты.
- Лекарственные препараты: при подозрении на медикаментозное происхождение пятен необходимо проконсультироваться с врачом о возможности замены или отмены препарата.
При появлении геморрагических пятен без видимой причины или при наличии других тревожных симптомов необходимо обратиться к врачу для комплексного обследования.
Как различить геморрагическую сыпь от других проявлений на коже
Геморрагическая сыпь представляет собой кровоизлияния под кожей и отличается от других дерматологических проявлений по ряду характерных признаков. Различие геморрагической сыпи от других видов высыпаний позволяет провести корректную диагностику и назначить соответствующее лечение.
| Тип высыпания | Описание | Особенности |
|---|---|---|
| Геморрагическая сыпь | Подкожные кровоизлияния, обычно пурпурного или красноватого цвета | Не бледнеют при нажатии, не выступают над уровнем кожи |
| Угри | Воспалительные элементы, часто с гнойным содержимым | Выступают над уровнем кожи, могут вызывать зуд или боль |
| Экзема | Красные, шелушащиеся участки кожи | Часто зудят, могут быть покрыты корками |
| Петехии | Маленькие, красные или пурпурные пятнышки | Также не бледнеют при нажатии, но меньше по размеру, чем геморрагическая сыпь |
Для точной диагностики и различия геморрагической сыпи от других дерматологических проявлений важно проконсультироваться с дерматологом. Специалист проведет осмотр и, при необходимости, назначит дополнительные исследования.
Диагностика и методы обследования при подозрении на васкулит
Васкулит – это группа заболеваний, характеризующихся воспалением сосудистой стенки. Диагностика васкулита требует комплексного подхода, включая анамнестические данные, клинический осмотр и лабораторные исследования.
Анамнез и клинический осмотр
Врач обращает внимание на жалобы пациента, продолжительность симптомов, наличие факторов риска. Особое внимание уделяется состоянию кожи, наличию сыпи, отеков и других проявлений васкулита.
Лабораторные исследования
- Общий анализ крови: Может показать признаки воспаления, такие как повышенный уровень лейкоцитов или уровень С-реактивного белка.
- Биохимический анализ крови: Оценка функции почек, печени и других органов, которые могут быть затронуты васкулитом.
- Анализ на АНЦА (антитела к нейтрофильным цитоплазматическим антителам): Позволяет определить наличие автоантител, характерных для некоторых форм васкулита.
Инструментальные методы диагностики
- Ультразвуковое исследование (УЗИ) сосудов: Дает возможность оценить состояние крупных и мелких сосудов, выявить признаки воспаления.
- Компьютерная томография (КТ) или магнитно-резонансная томография (МРТ): При необходимости, для детального изучения пораженных органов и тканей.
- Биопсия: Возможно взятие образца ткани для гистологического исследования, что позволяет подтвердить диагноз.
Подтверждение диагноза васкулита и определение его формы позволяет назначить адекватное лечение, направленное на устранение воспалительного процесса и предотвращение осложнений.
Современные методы лечения васкулита
Лечение васкулита зависит от формы, степени тяжести заболевания и пораженных органов. Цель терапии — устранить воспаление и предотвратить осложнения. Вот основные методы лечения васкулита на сегодняшний день:
Иммуносупрессивная терапия
Суть метода заключается в подавлении иммунной системы, чтобы уменьшить воспаление в сосудистой стенке.
- Циклофосфамид: Подавляет активность иммунной системы и часто используется при тяжелых формах васкулита.
- Азатиоприн: Еще одно иммуносупрессивное средство, которое может заменить циклофосфамид после стабилизации состояния пациента.
- Метотрексат: Применяется при менее тяжелых формах васкулита.
Кортикостероиды
Эти препараты обладают выраженным противовоспалительным действием.
- Преднизолон: Часто становится первым выбором при начале терапии васкулита. Дозировка и продолжительность лечения зависят от формы заболевания.
Биологическая терапия
Биологические препараты направлены на блокировку определенных молекул, участвующих в воспалительном процессе.
- Ритуксимаб: Моноклональное антитело, которое может использоваться для лечения некоторых форм васкулита, особенно при недостаточной эффективности стандартной терапии.
Поддерживающая терапия
Включает в себя лекарства, предназначенные для контроля симптомов и предотвращения осложнений.
- Ангиопротекторы: Препараты, улучшающие микроциркуляцию крови.
- Антикоагулянты: Предотвращают образование тромбов в пораженных сосудах.
Подбор конкретного метода лечения и его дозировки должен проводиться квалифицированным специалистом на основе индивидуальной клинической картины каждого пациента.
Профилактика и рекомендации для предотвращения развития васкулита
Хотя причины развития васкулита могут быть различными и нередко неизвестными, существуют общие рекомендации и меры профилактики, которые помогут уменьшить риск развития или рецидива этого заболевания.
Общие меры профилактики
Основные рекомендации включают в себя следующие меры:
- Здоровый образ жизни: Правильное питание, умеренная физическая активность и избегание стрессов.
- Отказ от курения: Табачный дым способствует воспалению сосудов и может усугубить симптомы васкулита.
- Регулярное медицинское обследование: Позволяет выявлять ранние признаки васкулита и начинать лечение вовремя.
Избегание инфекций
Некоторые формы васкулита могут быть связаны с инфекциями. Для их профилактики следует:
- Соблюдать личную гигиену: Регулярное мытье рук, избегание контакта с больными.
- Проходить вакцинацию: Следует соблюдать рекомендованный график прививок.
Контроль за приемом медикаментов
Некоторые препараты могут вызывать васкулит как побочное действие. Важно:
- Проинформировать врача: О всех принимаемых препаратах, включая безрецептурные.
- Избегать самолечения: Не начинать и не прекращать прием лекарств без рекомендации врача.
Следование этим рекомендациям поможет снизить риск развития васкулита и обеспечит лучшее качество жизни для тех, у кого уже был диагностирован этот диагноз.
Подведение итогов: важность своевременной диагностики и лечения
Васкулит, хотя и является относительно редким заболеванием, может привести к серьезным и долгосрочным осложнениям. Понимание его симптомов, методов диагностики и лечения играет ключевую роль в поддержании здоровья и качества жизни пациентов.
Своевременное выявление заболевания и правильно выбранная терапевтическая стратегия позволяют предотвратить прогрессирование болезни, снижают риск осложнений и увеличивают продолжительность и качество жизни пациентов.
Подходящий план лечения, разработанный в соответствии с рекомендациями и протоколами, обеспечивает оптимальные исходы для пациентов. Соблюдение рекомендаций по профилактике также имеет решающее значение для предотвращения развития или рецидива васкулита.
В заключение, осознание важности ранней диагностики и лечения васкулита, а также активное информирование пациентов и медицинских специалистов о его проявлениях, может спасти множество жизней и предотвратить многие страдания.





